

血小板は、血管が傷ついた時、そこに集ってきて傷口を塞ぎ、出血をくいとめる働きをしています。
ところが何らかの原因で、自分の血小板に結合してこれを壊してしまうタンパク質(「自己抗体」)が出来て、血小板の数が少なくなり、出血し易くなる病気があります。これがITPです。
ITPは通常ステロイド剤で治療されますが、①ステロイド剤が使用できない患者さん、②手術や出産などで緊急に血小板の数を増やしたい患者さん、③血小板が著しく少ない小児の患者さんなどには免疫グロブリン製剤が使用されます。ITPの患者さんに免疫グロブリン製剤を大量に投与することで、血小板が増加し止血しやすくすることができます。しかし免疫グロブリン製剤による血小板増加は一時的で、投与7日前後にピークとなり、その後、徐々に減っていって1ヵ月以内に投与前値に戻ります。そのため緊急治療が必要な場合、例えば、重篤で生命を脅かす出血時や手術前、分娩前等に使用されています。
(詳細は、「自己免疫疾患」参照)
<北九州八幡東病院院長 白幡 聡先生(2012年12月監修)>
川崎病は主に4歳以下の小さな子どもに起こる、高熱や発疹・いちご舌などの6つの特徴的な症状を伴う急性の疾患です。通常は一過性で回復しますが、一部の子どもには心臓の血管に後遺症を残すことがあり、稀に心筋梗塞による突然死もあります。
治療には、アスピリンや免疫グロブリン製剤が使用されます。川崎病に免疫グロブリン製剤を大量投与することで、早期の解熱と冠動脈障害が著しく減少することが臨床で確認されており、最近は川崎病のほとんどの症例に免疫グロブリン製剤が使用されています。
<日本川崎病研究センター理事長 川崎 富作先生(2008年5月監修)>
CIDPは、発症から2ヶ月以上にわたって進行する多発神経炎で、ゆっくりと進行するタイプ(慢性進行型)、再発・寛解を繰り返して進行するタイプ(再発寛解型)、一回しか発症をみとめないタイプ(単相型)があります。
CIDPの典型的な症状は、左右対称性で、足の脱力が出現するため「足に力が入らない」、「転びやすい」、手の脱力のため「物をうまくつかめない」、「箸が思うように使えない」、また、感覚障害により「手足のしびれ」、「ピリピリする痛み」などを認めることもあります。
CIDPの原因は現在もなお不明です。末梢神経の髄鞘(ミエリン)を標的に攻撃してしまう免疫異常が推定されていますが、その発症メカニズムの詳細は分かっていません。近年、一部の患者において末梢神経に対する自己抗体が発見され、病態の解明が進んでいます。
CIDPの患者数は人口10万にあたり1~4人で、国の難病法が定める「指定難病」のひとつであり、一定の要件を満たせば医療費の助成が受けられます。
CIDP発症時の疾患活動期治療(導入療法)として、①副腎皮質ステロイド薬療法、②血漿交換療法(PE)、③免疫グロブリン静注療法(IVIg)、さらに、補助的治療として免疫抑制療法があります。①、②、③の治療の有効性はいずれも60~70%です。免疫抑制療法は①~③で明らかな改善を認めない場合に用いられる治療法です。IVIgは治療効果の発現が早いうえ、医療機関を選ばずに簡便に施行できることから、第一選択の治療法として用いられることが増えています。
近年、導入療法によって筋力低下の改善を認めた後、運動機能の進行抑制を目的とする維持療法が承認されました。この維持療法は、免疫グロブリン静注療法(IVIg)、または免疫グロブリン皮下注療法(SCIg)を定期的に反復投与する治療法です。これらの治療でも効果不十分な場合では、副腎皮質ステロイド薬や免疫抑制剤などを併用することもあります。
CIDPの経過は、治療効果に依存し、予後もさまざまです。患者によっては長期間にわたる継続的な通院治療が必要になる場合もあります。治療薬の選択は、それぞれの治療法の有効性や安全性にくわえ、患者の状態や合併症、医療環境などを総合的に判断して行われます。
(詳細は、「自己免疫疾患」参照)
<埼玉医科大学名誉教授 野村 恭一先生(2021年3月監修)>
GBSは、ウイルスや細菌感染などを契機に、自己の末梢神経に対する抗体(自己抗体)や自己の神経を傷害する細胞が生じ、これらにより自己の運動(ときに感覚)神経が障害される急性の末梢神経の病気です。病気の初期には足の筋力低下により転びやすいなどの症状を
認め、次第に上半身にも運動麻痺が進行し、手の脱力も出現します。また、時に脳神経も障害され、物が二重に見える、顔面筋の麻痺、飲み込みが障害されることもあります。通常は、発症後4週間ほどからゆっくりと回復しますが、重症な症例では呼吸筋も障害され、手足の筋肉の萎縮を認め、起立・歩行障害などの後遺症を残す場合もあります。また、3~5%の症例では不整脈、呼吸不全により死亡することもあります。患者数は本邦では人口10万にあたり1.15人で、うち重症例は約20%です。
GBSの治療は、血漿交換療法(PE)、免疫グロブリン静注療法(IVIG)などがあります。副腎皮質ステロイド薬療法は従来用いられましたが、現在は単独療法としては行われません。GBSと診断すれば、できるだけ早期からPEあるいはIVIGによる治療を行います。
(詳細は、「自己免疫疾患」参照)
<埼玉医科大学教授 野村 恭一先生(2008年5月監修)>
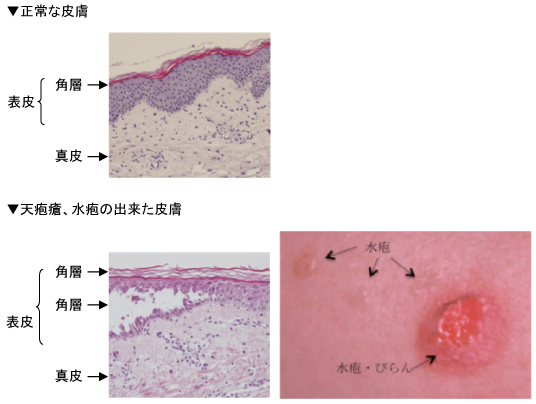
2008年10月、厚生労働省から静注用免疫グロブリンの1製剤に天疱瘡が新たな効能として承認されました。
天疱瘡とは皮膚の表皮細胞同士、あるいは粘膜の上皮細胞同士の結合が解けて、バラバラに離れ、できた細胞間の隙間に組織液が貯留し、水疱がたくさん現れる病気です。全身の水疱で重いやけどをしたようになり、皮膚の表面から大量の水分が失われたり、感染を起こしたりすることもあります。また、口腔粘膜にびらんが広範囲に生じて、痛みを伴い、食事がとれなくなることがあります。厚生労働省研究班の調査によれば、日本全国に3,500~4,000人の患者さんがいると推定され、発症年齢は40~60歳代に多く、また性別ではやや女性に多い傾向があります。
天疱瘡の一般的な治療としては、ステロイド剤の大量内服治療が行われますが、この治療に十分反応しない場合、またはステロイド内服量を減量しなければならない場合などでは静注用免疫グロブリン製剤の投与や免疫抑制剤の内服投与、血漿交換療法などの併用療法が行われます。
(詳細は、「自己免疫疾患」参照)
<木沢記念病院院長代行・理事 北島 康雄先生(2009年11月監修)>
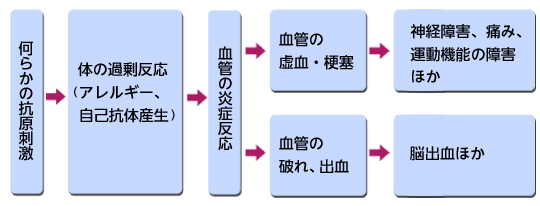
EGPAは血管の炎症をきっかけに、体内のさまざまな臓器の血管が閉塞したり破れたりして多彩な症状を示す疾患です。全身症状として発熱や体重減少がみられるほか、神経障害による痛みやしびれ、手足の麻痺、脳卒中、心筋梗塞などが生じることがあります。原因は明らかではなく、何らかの抗原刺激によって免疫系が過剰に反応していると考えられています。推定患者数は国内で約450名で、難治性疾患(難病)に指定されています。
治療は、血管炎を抑えるためのステロイド薬が中心で、効果が不十分な場合は免疫抑制剤を用います。神経障害の痛みや運動障害が改善しない場合には、免疫グロブリン製剤を用います(1日あたり400mg/kgを5日間連続投与)。EGPAは免疫グロブリン製剤の8番目の適応疾患として2010年1月に承認されました。
<杏林大学第一内科教授 有村 義宏先生(2010年7月監修)>
多発性筋炎・皮膚筋炎は筋肉に炎症が起こり、体幹や四肢近位筋の筋力低下を引き起こす疾患です。全身症状として「疲れやすい」「だるい」といった症状が徐々に現れ、筋肉症状として「高いところに物を持ち上げられない」「階段の昇降が困難」「しゃがむと立ち上がりにくい」「飲み込みにくい」「話しづらい」などが出現します。熱や関節痛を伴うこともあります。
皮膚筋炎では紅色の発疹が顔や手にあらわれ、むくみを伴うこともあります。かゆみを訴える患者も多く、顔ではまぶたや*鼻唇溝、手では指関節の外側や爪の生え際に出現します。前胸部や肘、膝関節の外側に出ることもあり、摩擦部位や日光が当たる部位に多くみられます。
原因は免疫力が過剰になり自分の筋肉を攻撃してしまうことです。患者数は約18,000人と推定され、毎年約1,000人が発病し、そのうち3分の2は皮膚筋炎です。男女比は1:3で女性に多く、合併症として間質性肺炎や悪性腫瘍がみられることがあります。
治療は副腎皮質ステロイド薬が中心で、効果が不十分な場合や副作用により継続困難な場合は免疫抑制剤を併用します。これでも十分な効果が得られない場合に静注用免疫グロブリン製剤が使用されます(1日400mg/kgを5日間連続投与)。症状が再発・悪化した場合には、副腎皮質ステロイド薬の増量や免疫抑制剤の変更を検討しつつ、初回投与から4週間以上経過していれば再投与が可能です。
*鼻唇溝:鼻から唇の端へ向かう深い溝で、法令線(ほうれいせん)とも呼ばれます。
<東京医科歯科大学膠原病・リウマチ内科准教授 上阪 等先生(2012年2月監修)>
重症筋無力症は、神経と筋肉が接する神経筋接合部を標的とする自己抗体によって発症する疾患です。運動を継続すると早く疲れ、休息で筋力が回復する、日内変動や日差変動があるなどが特徴です。眼瞼下垂や複視など眼の症状のみの眼筋型と、手足や嚥下筋など全身の筋力が低下する全身型があり、全身型では呼吸筋麻痺を伴うクリーゼに注意が必要です。
診断には自覚症状や診察所見のほか、エドロフォニウムテスト、誘発筋電図、自己抗体測定、胸腺の画像検査などを行います。治療は抗コリンエステラーゼ薬で症状を軽減し、ステロイド薬や免疫抑制剤、必要に応じて胸腺(腫)摘除を組み合わせます。十分な効果が得られない、あるいは症状が増悪した場合は血液浄化療法や免疫グロブリン療法の併用を検討します。
<独立行政法人国立病院機構宇多野病院 小西 哲郎先生(2012年8月監修)>
MMNは手足の筋力低下と筋萎縮(“やせ”)が目立ち、左右で症状が一致しないことが特徴です。症状はゆっくり進行し、しびれなどの感覚異常は非常にまれです。患者数は国内で約400人と推定され、発症年齢は10代後半から60代まで幅広いものの、40代が最も多いと報告されています。
原因は不明ですが、末梢神経に対する免疫反応の異常が関与していると考えられています。第一選択治療は経静脈的免疫グロブリン療法(IVIg)であり、国内外でその有効性が示されています。その他、免疫抑制療法や血漿交換療法が検討されることもありますが、副腎皮質ステロイド薬は効果がないため推奨されていません。
<埼玉医科大学名誉教授 野村 恭一先生(2021年3月監修)>
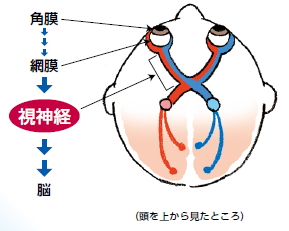
視神経炎は視神経に炎症が起こることで視力低下や視野異常が生じる疾患です。視神経は眼球で集めた情報を脳へ送る役割を担っています。原因が不明なことも多いですが、自己抗体が視神経を攻撃するケースが知られています。
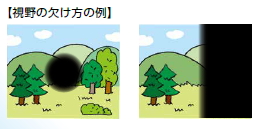
視神経炎は、多発性硬化症や視神経脊髄炎などの一症状として現れる場合と、視神経以外に異常のない特発性視神経炎(原因不明)があります。症状は片眼または両眼に出現し、視力低下や視野欠損、視界のかすみなどがみられます。診断にはMRI検査のほか、症状の程度や治療効果を判断する検査が行われます。
治療の基本はステロイドパルス療法で、効果が不十分な場合は血漿交換療法や免疫グロブリン療法を検討します。患者の状態に応じて内服薬を併用することもあります。多くは2~3か月以内に視力が回復しますが、完全には戻らないこともあり、再発する場合もあります。治療が遅れると後遺症が強く残る恐れがあるため、早期対応が重要です。
<北里大学医療衛生学部視覚機能療法学教授 石川 均先生(2021年3月監修)>
スティーブンス・ジョンソン症候群(SJS)と中毒性表皮壊死症(TEN)は、突然の高熱とともに全身の皮膚や粘膜に発疹と水疱が生じる重篤な疾患です。発疹や水疱の範囲が比較的狭い場合をSJS、広範囲に及ぶ場合をTENと呼びますが、両者は一連の病態と考えられ、TENはSJSが進展した状態と位置付けられます。
多くは薬剤の服用がきっかけとされ、重症薬疹に分類されます。ウイルスやマイコプラズマ感染を契機に発症する例も知られています。
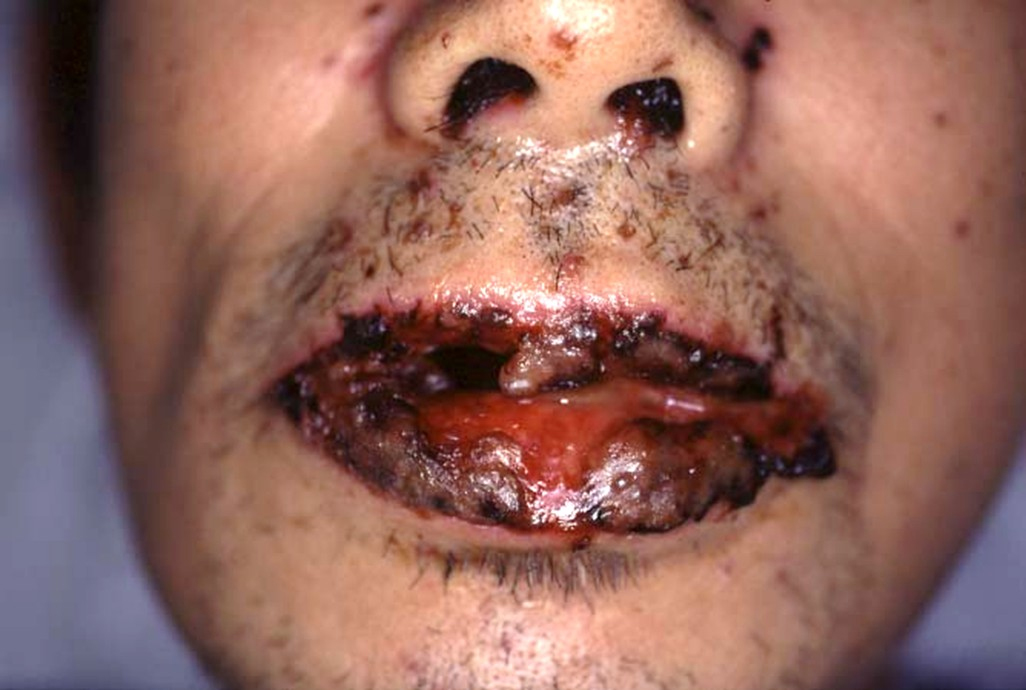
原因薬剤としては、抗生物質、解熱消炎鎮痛薬、抗てんかん薬などが知られています。薬剤や感染を契機に免疫・アレルギー反応が過剰に起こり、自身の皮膚や粘膜を攻撃することで発症すると考えられていますが、詳細なメカニズムは研究途上です。
原因と考えられる薬剤は直ちに中止し、以下の治療を組み合わせて行います。
免疫グロブリン製剤大量静注療法は2014年7月から本疾患に使用可能となった比較的新しい治療法で、有用な選択肢のひとつとされています。
SJSの死亡率は約3~10%、TENでは約20%とされています。視力障害、眼瞼と眼球結膜の癒着、ドライアイなどの眼の後遺症、閉塞性細気管支炎による呼吸器障害、外陰部癒着、爪の脱落・変形などが残ることがあります。適切な全身管理と早期治療が重要です。
<杏林大学皮膚科学教室教授 塩原 哲夫先生(2016年3月監修)>
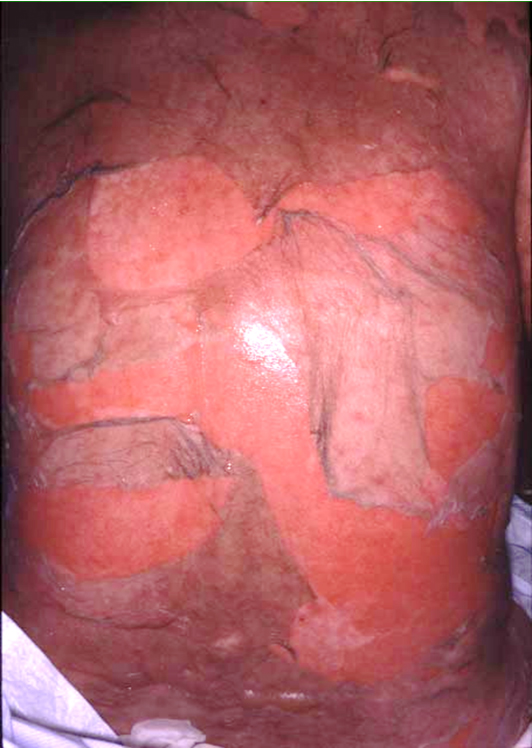
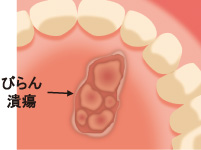
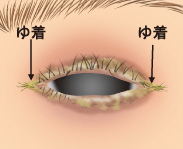
類天疱瘡(後天性表皮水疱症を含む)は、皮膚の表皮と真皮の境界に存在するタンパク質に対する自己抗体が産生され、皮膚や粘膜にかゆみを伴う浮腫性紅斑や緊満性水疱、びらんが生じる病気です。患者数は全国で7,000~8,000人程度と推定されていますが、軽症例を含めるとさらに多いと考えられています。
類天疱瘡(後天性表皮水疱症を含む)にはいくつかのタイプがあり、その大部分は水疱性類天疱瘡に分類されます。一部の症例は粘膜類天疱瘡や後天性類天疱瘡に分類されます。水疱性類天疱瘡では、体や手足にかゆみを伴う紅斑や緊満性水疱、びらんが生じるほか、眼や口腔の粘膜に症状が及ぶこともあります。
*出典)「稀少難治性皮膚疾患調査研究班」
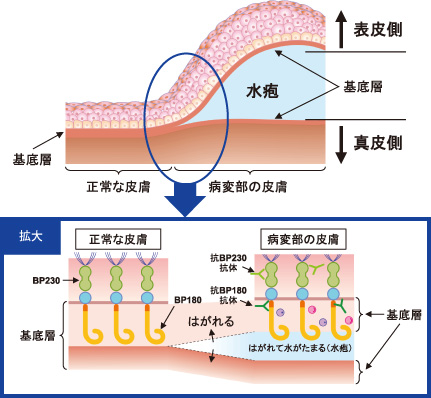
自分の細胞や組織に対する自己抗体が産生され発症する自己免疫性水疱症です。表皮と真皮をつなぐタンパク質(BP180、BP230、7型コラーゲンなど)に対する抗体が生成され、この結合が壊れることで症状が現れます。自己抗体が作られる原因はまだ解明されていませんが、他人にうつる病気ではありません。
薬剤によって誘発されることがあるため、内服中の薬は医師に必ず伝えてください。
病気の原因となる自己抗体の産生と働きを抑える免疫抑制療法を行います。軽症例では副腎皮質ステロイド外用剤や抗炎症薬内服で対応し、中等症・重症ではステロイド内服療法が中心となります。副作用を抑えるために免疫抑制剤を併用することもあります。症状の勢いを抑えきれない場合は、ステロイドパルス療法、免疫グロブリン製剤大量静注療法、血漿交換療法などを組み合わせます。免疫グロブリン製剤大量静注療法は2015年11月から本疾患に使用できるようになった比較的新しい治療法です。
治療開始後に病気の勢いが落ち着けば徐々に薬を減らしていきます。比較的早期に寛解状態注1)に至る患者が多い一方で、治療が効きにくい、あるいは再発を繰り返す患者もいます。最終的に治療を中止して治癒注2)するケースもありますが、薬を急に止めると再発する恐れがあるため、長期にわたる通院管理が必要です。
注1)寛解状態:薬を服用しているが、病気の症状が消失した状態。
注2)治癒:病気が完全に治った状態。
水疱やびらんがある時期は柔らかい素材の衣服を選び、絆創膏やテープは直接貼らず包帯やサポーターで固定します。口腔内にびらんがある場合は柔らかく調理した食事を心掛けます。薬を飲み忘れると症状が再発することがあるため、継続的に服用する工夫が必要です。ステロイド内服中は感染症、糖尿病、肥満、骨粗鬆症、胃潰瘍、高血圧、白内障などの副作用に注意し、定期検査を受けながら予防に努めます。症状が落ち着いてきたら、食生活に気を配り、適度な運動を心掛けましょう。
